Симптомы и методы лечения медуллярного рака щитовидной железы
Медуллярный рак щитовидной железы занимает третье место среди онкологических заболеваний эндокринного органа и составляет около 6% диагностированных случаев. Данная форма патологии имеет злокачественный характер, тяжело поддается лечению, особенно при образовании метастазов в отдаленные ткани организма. Опухоль формируется из С-клеток щитовидной железы, которые секретируют гормон кальцитонин.
Содержание
Формы медуллярного рака
Классифицируют 2 формы рака: наследственная и спорадическая. В 80% случаев диагностируется спорадический тип заболевания. При этом чаще всего происходит одностороннее поражение органа. Пик недуга приходится на возраст 40–65 лет, страдают преимущественно женщины.
Генетический фактор часто сопровождается врожденными патологиями (изолированный МРЩЖ), опухолями надпочечников, гиперкальциемией. Такая форма имеет более легкое течение, чем спорадическая.

Множественная эндокринная неоплазия:
- Еще одним клиническим вариантом медуллярного рака является синдром Сиппла (МЭН II-A). Патология передается по наследству от ближайших родственников. Характерные признаки – это двустороннее поражение щитовидной железы, увеличение размера органа, образование опухоли надпочечников (феохромоцитома), гиперплазия паращитовидных желез, усиленная секреция паратгормона, нарушение обмена кальция и фосфора.
- Синдром Горлина (МЭН II-В) – это также одна из форм медуллярного рака, но симптомы гиперпаратиреоза встречаются редко. Заболевание обнаруживается у молодых людей в возрасте 30–35 лет. Проявляется недуг образованием нейрином в полости рта, искривлением позвоночника, нарушением опорно-двигательного аппарата, «конской стопой», вывихом бедренных костей, «паучьими пальцами», утолщением губ. Узелки (нейриномы) образуются на слизистых оболочках ротовой полости, желудочно-кишечного тракта, коже век. Уплотнения светло-розового цвета, безболезненные, могут достигать 1 см в диаметре.

Множественная эндокринная неоплазия II-B типа чаще всего имеет спорадический характер. У больных диагностируют сопутствующие опухоли: медуллярная карцинома щитовидной железы, феохромоцитома надпочечников, ганглионевромы роговицы глаз.
- Синдром Вермера МЭН I характеризуется образованием гормонпродуцирующих и гормональнонеактивных опухолей паращитовидных желез, гипофиза, поджелудочной железы, надпочечников. Дополнительно может присутствовать тиреотоксикоз, коллоидный зоб, лимфоцитарный тиреоидит. В редких случаях выявляют рак легких, яичек, полипы желудка, липомы, акустическую невриному.
Риск развития МРЩЖ в семьях с генетической предрасположенностью к множественной эндокринной неоплазии составляет 75%.
Причины и симптомы заболевания
К возможным причинам развития медуллярного рака относится:
- наследственная предрасположенность;
- вредная работа, связанная с тяжелыми металлами, ионизирующим облучением;
- иммунодефицит;
- перенесенные стрессы, депрессии;
- вредные привычки: алкоголизм, наркомания, курение;
- радиоактивное облучение.
Возможно перерождение доброкачественных узлов в модулярный рак щитовидной железы. Провоцирующими факторами могут послужить гормонпродуцирующие опухоли молочных желез, половых органов, хронические заболевания репродуктивной системы.
На начальных стадиях недуг практически никак себя не проявляет. Пациенты страдают нарушением стула, могут беспокоить запоры, диарея. В переднем отделе шеи уплотняются лимфоузлы. Чаще всего такие признаки являются первыми симптомами медуллярного рака щитовидной железы.
К другим признакам относится:
- увеличение размеров щитовидки, появление одиночных, плотных узлов;
- воспаление шейных лимфоузлов;
- чувство жара, покраснение лица;
- осиплость голоса;
- затруднения во время проглатывания пищи, разговора, дыхания;
- ощущение комка в горле;
- деформация нижнего отдела шеи;
- боль в области шеи, иррадиирущая в ухо;
- набухание шейных вен;
- одышка.
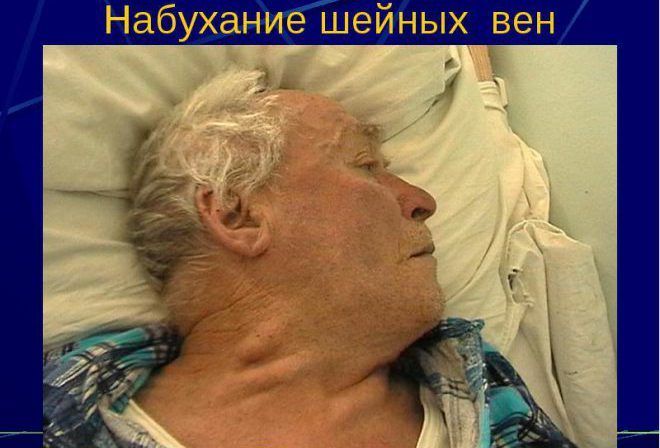
Узлы при медуллярном раке щитовидной железы имеют плотную консистенцию, малоподвижны из-за прорастания в окружающие ткани, характеризуются стремительным ростом.
На начальных стадиях выявляют метастазы в регионарных лимфоузлах, позже раковые клетки распространяются в отдаленные органы. В процессе распада опухоли происходит интоксикация организма, появляется тошнота, рвота, диарея, повышается температура тела. МЭН вызывает нарушение гормонального фона, пациентов беспокоит общая слабость, недомогание.
Значительное увеличение размеров щитовидной железы, прорастание опухоли в горло, пищевод приводит к параличу возвратного нерва гортани и вызывает осиплость голоса, трудности во время еды, больным трудно дышать.
Стадии медуллярного рака
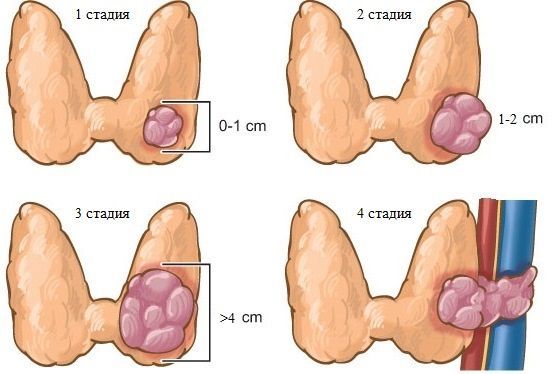
Различают 4 стадии заболевания:
- I стадия характеризуется образованием опухоли диаметром менее 2 см и отсутствием метастазов.
- II стадия диагностируется, если узел имеет размеры от 2 до 4 см, и не выходит за пределы щитовидной железы, метастазов нет.
- На III стадии рак вызывает деформацию щитовидки, может прорастать за пределы органа и поражать лимфатические узлы шеи. Отдаленные метастазы отсутствуют.
- IV стадия подтверждается при любом размере опухоли, прорастании ее в окружающие ткани, выявлении метастазов в отдаленных органах.
В зависимости от стадии заболевания подбирается метод терапии и составляется прогноз на выздоровление.
Методы диагностики
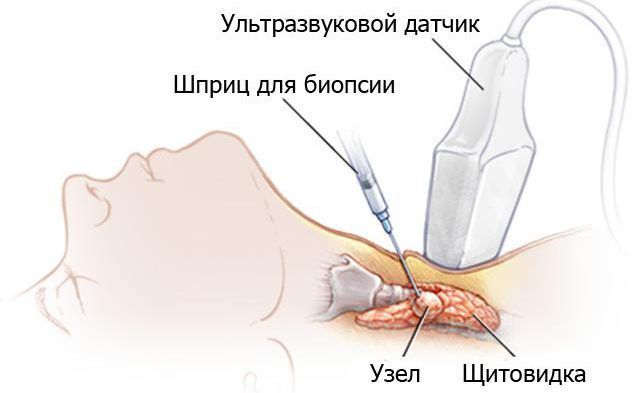
Медуллярный рак щитовидной железы диагностируют по результатам осмотра пациента, проведения лабораторных и инструментальных исследований, тонкоигольной аспирационной биопсии. При осмотре и пальпации обнаруживается увеличение щитовидки, образование плотных узлов. Чаще всего уплотнения выявляют с одной стороны в единичном количестве, но встречается и двустороннее поражение с множественными узлами. Врач осматривает шейные лимфоузлы, и если они увеличены, это может быть симптомом метастазирования.
При подозрении на медуллярный рак пациент сдает анализ на уровень кальцитонина в крови. Высокие показатели гормона говорят о наличии злокачественной опухоли. В случае получения сомнительных результатов проводят стимулированный тест на кальцитонин.
Выявить наличие раковых клеток помогает биопсия узла щитовидной железы под контролем УЗИ. Такое исследование позволяет изучить состав биоматериала, точно установить диагноз и дифференцировать другие патологии. Молекулярно-биологический анализ протоонкогена RET проводится для исключения мутаций клеток ДНК. В случае положительного генетического скрининга исследование проводят всем близким родственникам больного.
Компьютерная томография необходима для определения стадии заболевания, наличия отдаленных метастазов, опухолей надпочечников и других эндокринных желез.
Лабораторные анализы крови сдают для определения уровня тирокальцитонина, кальция, СЕА. По составу суточной мочи определяют экскрецию адреналина, норадреналина, паратгормона, ванилилминдальной и гомованилиновой кислоты.
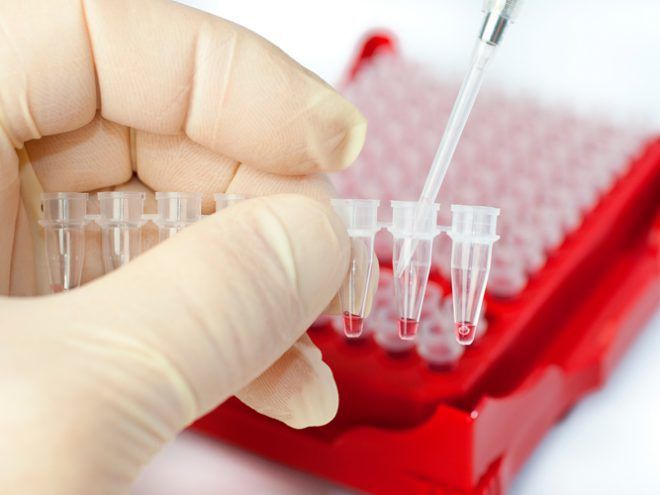
Для оценки функции щитовидной железы проводят исследование крови на уровень тиреоидных гормонов:
- тироксина;
- трийодтиронина;
- тиреотропина;
- паратиреоидного гормона.
Высокий уровень ПТГ указывает на наличие метастазов при медуллярном раке. Т3 и Т4 отвечают за работу щитовидки. Диагностика проводится постоянно во время проведения лечения и после операции для определения точной дозировки заместительных препаратов.
Лечение МРЩЖ
Медуллярный рак щитовидной железы начинают лечить с удаления феохромоцитомы надпочечников. Затем выполняется полное удаление щитовидки (экстирпация), жировой клетчатки с центральными и боковыми шейными лимфоузлами.
Лучевая терапия при медуллярном раке неэффективна, ее назначают только при невозможности полного удаления щитовидной железы или в случае обширного распространения метастазов. Радиойодтерапия также не проводится, так как опухоль не накапливает йод.
После операции больным назначается заместительная гормональная терапия L-тироксином. Дозировка препарата подбирается таким образом, чтобы уровень тиреотропного гормона находился в пределах нормы.
К осложнениям оперативного вмешательства относится:
- паралич гортанного нерва, осиплость голоса;
- повреждение паращитовидных желез;
- кровотечение, образование гематомы;
- постоперационное инфицирование.
В настоящее время ученные занимаются разработкой мультикиназных ингибиторов, которые могли бы замедлять рост медуллярного рака и приводить к его регрессии. В Росси для лечения карциномы щитовидной железы применяется химиотерапевтический препарат Капрельса. Избирательный метод терапии проводится в течение 6 месяцев.
Прогноз медуллярного рака
Медуллярный рак щитовидной железы имеет неблагоприятный прогноз, он хуже других видов злокачественных опухолей поддается лечению. При удалении очага поражения на начальных стадиях пятилетняя выживаемость составляет 80%, если выявлено метастазирование, то шансы на удачное лечение сокращаются до 25%. Если на момент диагностирования опухоли, заболевание имеет 4 стадию, то выживаемость составляет 5–7%.
Неблагоприятный прогноз связан со стремительным ростом медуллярного рака, наличием других опухолей эндокринных желез, быстрым образованием метастазов. У большинства больных заболевание диагностируется на III–IV стадии, так как до этого времени характерные симптомы практически отсутствуют.
- Казьмин, В. Д. Болезни щитовидной и околощитовидной желез / В.Д. Казьмин. – М.: Феникс, 2009. – 256 c.
- Синельникова, А. А. 225 рецептов для здоровья щитовидной железы: моногр. / А.А. Синельникова. – М.: Вектор, 2012. – 128 c.
- Грекова, Т. Все, что вы еще не знали о щитовидной железе / Т. Грекова, Н. Мещерякова. – М.: Центрполиграф, 2014. – 254 c.
Более 8 лет занимаюсь администрирование сайта OGormone.ru. Надеюсь он будет полезным для каждого из вас.