Действие окситоцина во время и после родов
Окситоцин – гормон, продуцируемый гипоталамусом, еще называется женским – его роль в организме очень велика. Воздействие гормона на организм еще изучается, но уже сейчас достоверно известно, что он:
- снижает выработку кортизола (гормон стресса);
- улучшает качество сна;
- увеличивает степень привязанности к другому человеку;
- закрепляет эмоциональные воспоминания;
- повышает сексуальное возбуждение.
Содержание
- Главная функция
- Для чего его колют при родах и после
- Как осуществляется стимуляция родов гормоном?
- Зачем используют окситоцин в послеродовом периоде
- Какая бывает аллергия на окситоцин
- Влияние окситоцина на ребенка
- Дозировка препарата
- Ощущения женщины при введении окситоцина
- Почему терапия искусственным окситоцином может быть опасна?
Главная функция
Но ярче всего окситоцин проявляется во время родов, благодаря его воздействию:
- увеличивается частота и интенсивность сокращений матки, что приводит к активной родовой деятельности;
- стимулируется сокращение миоэпителиальных клеток в молочной железе, благодаря этому молоко легче проходит по протокам, выталкивается;
- способствует выработке пролактина – гормона, отвечающего за продуцирование молока.
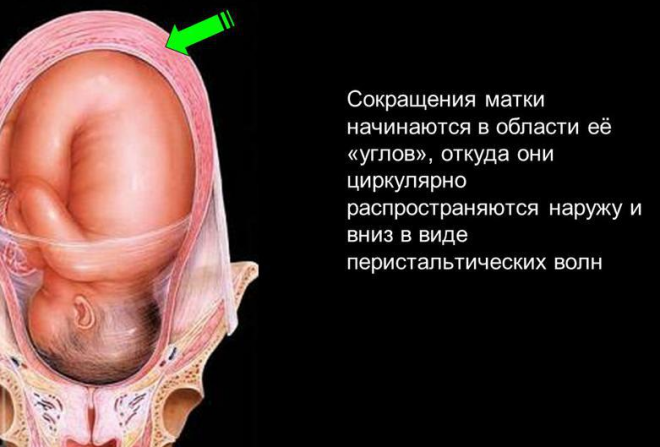
Обычно у здоровой женщины окситоцин находится на одном уровне, даже на протяжении всего срока беременности. Лишь перед самими родами его концентрация в крови резко увеличивается. Выработка гормона происходит в большей степени ночью, именно поэтому чаще всего схватки начинаются в это время.
Большую роль гормон играет в выработке материнского инстинкта, привязанности к малышу. Восстановление психоэмоционального состояния женщины после родов также во многом зависит от действия этого гормона, ведь это большой стресс для организма и моральный, и физический, и только самостоятельно родивший мужчина смог бы понять, что такое роды.
Для чего его колют при родах и после
Недостаток выработки гормона в течение жизни женщины не сильно заметен, но если его уровень снижен в ранний предродовой период, то это может привести к отсутствию схваток. В таком случае роды естественным путем пройти не смогут. Однако есть синтезированный гормон, который врачи назначают при слабых схватках – он полностью соответствует естественному окситоцину по молекулярному составу, поэтому не вызывает отторжения.

Окситоцин – это первый гормон, который ученые научились синтезировать, выпускается в жидком виде, вводится внутривенно, чаще всего используют капельницы, реже вводится подкожно. Для женщин, после кесарева сечения, могут вводить гормональный препарат непосредственно в матку, для достижения наилучшего эффекта.
Как осуществляется стимуляция родов гормоном?
Специально анализ на определение уровня окситоцина не назначается. Да и при беременности его результат ни о чем не скажет.
После отхождения околоплодных вод и начала схваток, когда его количество начинает стремительно расти, измерять его было бы разумно, но еще не придумали экспресс-тесты, которые быстро дают результат. Поэтому только врач может поставить диагноз, и принять решение о применении препарата. Он оценивает родовую деятельность, степень раскрытия шейки матки, интенсивность схваток. Стимуляция окситоцином будет необходима в следующих ситуациях:
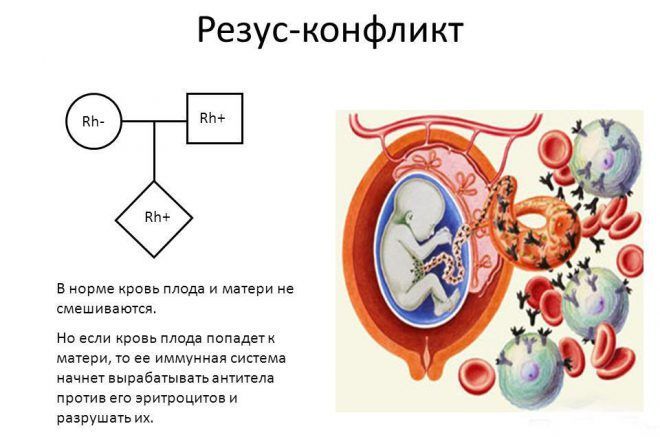
- при наличии резус-конфликта у ребенка и матери, когда организм женщины начинает вырабатывать антитела, которые убивают у малыша красные кровяные тельца;
- при раннем отхождении околоплодных вод и при недостаточно интенсивных схватках, когда есть угроза наступления гипоксии плода;
- для быстрого родоразрешения у женщин с прогрессирующим гестозом – он приводит к нарушению кровотока и сосудистой системы. Гестоз находится на втором месте среди причин смерти женщин при беременности;
- если родовая деятельность стала неинтенсивной и сократительная активность матки заметно снизилась;
- если плод длительное время находится в полости малого таза, вследствие чего внутренние органы могут сильно сдавливаться, и впоследствии будут образовываться свищи в этих местах.
Зачем используют окситоцин в послеродовом периоде
Чаще всего окситоцин после родов назначают женщинам, у которых проводилась операция кесарева сечения. При этом препарат вводится либо с помощью капельницы, либо в мышечную ткань матки, это необходимо для:
- стимулирования сокращения матки, чтобы она уменьшалась в размерах;
- профилактики лактостаза – застоя молока в протоках;
- для предотвращения появления кровотечения в матке;
- для успокоения – известно, что окситоцин блокирует гормон страха, вследствие чего наступает умиротворение и спокойствие.
Какая бывает аллергия на окситоцин
Синтетический препарат окситоцин полностью соответствует гормону, вырабатываемому в организме женщины, поэтому аллергические реакции полностью исключены. Но есть определенные правила его применения, и сегодня врачи часто ими пренебрегают, стремясь ускорить родовую деятельность естественным путем.
Нельзя вводить гормон и стимулировать схватки в следующих случаях:
- когда шейка матки недостаточно раскрыта;
- когда плод занимает неправильное положение и естественное родоразрешение невозможно;
- при гидроцефалии;
- если есть угроза разрыва матки;
- если есть рубцы на стенках матки после предыдущего кесарева сечения или других проводимых хирургических операций;
- при возникновении опухоли шейки матки и других причинах, препятствующих родам естественным путем;
- если есть информация о повышенной чувствительности женщины к окситоцину, или была гиперстимуляция в предыдущих родах;
- с осторожностью врачи назначают гормон при многоплодной беременности или миоме матки.
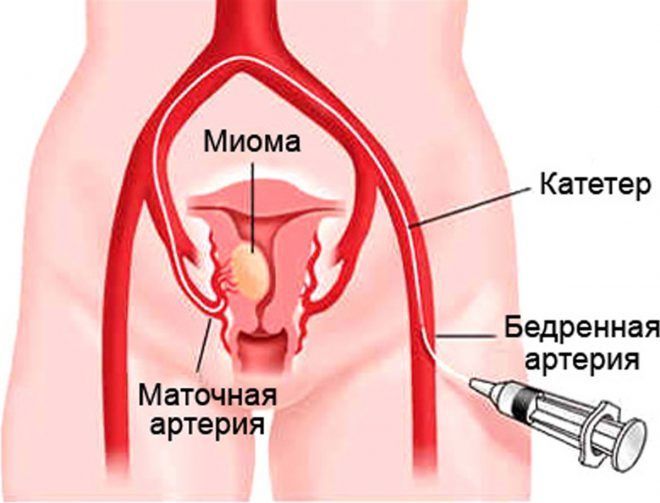
Влияние окситоцина на ребенка
При использовании окситоцина в родах, его действие начинается уже через 3–5 минут. Этого времени недостаточно, чтобы большое его количество попало в кровь к ребенку, а незначительные дозы не оказывают никакого воздействия на плод. Поэтому выражение «окситоциновые дети» не имеет права на существование.
Есть подтвержденные данные, о том, что при введении гормона после родов, он через молоко попадает в кровь ребенка и оказывает благоприятное воздействие на его гипоталамус, стимулируя его активную деятельность. Следует понимать, что окситоцин в послеродовом периоде вводится в небольших дозах, поэтому лишь самая малая его часть поступит с молоком к ребенку – его воздействие на организм будет практически незначительным.
Дозировка препарата
Окситоцин при родах вводится по следующей схеме:
- ставится капельница внутривенно;
- к 500 мл растворителя (используется глюкоза или физраствор) добавляют 1 мл гормона (5 МЕ);
- начинают с 8 капель в минуту, затем каждые 40 мин. добавляется еще по 5 капель, до достижения желаемого результата;
- на всем протяжении введения препарата осуществляется контроль сокращений матки, сердцебиения плода и общего состояния роженицы.
Схема введения препарата женщинам после операции кесарева сечения:
- в мышцу матки вводится 1 мл (5 МЕ) препарата один раз;
- для предупреждения кровотечений – по 1 мл три раза в сутки.
Для остановки внутриматочного кровотечения также используют окситоцин:
- после выхода плаценты препарат необходимо колоть в мышцу матки дозировкой 1 мл;
- затем ставят капельницу: на 1 литр растворителя 8 мл гормона.

Ощущения женщины при введении окситоцина
После ввода гормона в кровь для стимуляции родов, его действие проявляется довольно быстро. Женщина ощущает более интенсивные схватки, промежуток времени между ними сокращается. Наблюдается резкое и продолжительное чувство боли. В целом состояние женщины характеризуется как нормальное, при активной родовой деятельности.
Стимуляция родов окситоцином иногда вызывает некоторые негативные последствия:
У женщины:
- тошнота и рвота;
- гипергидрация с судорогами;
- головные боли;
- кожные высыпания;
- аритмия.

Для ребенка:
- кровоизлияния в глазу;
- тахикардия;
- аритмия;
- повышенный мышечный тонус.

Почему терапия искусственным окситоцином может быть опасна?
Правильное применение гормональной терапии во время и после родов не приводит к возникновению негативных последствий.
Если для стимуляции родов окситоцин применялся при наличии противопоказаний, то это может нанести непоправимый вред организму матери:
- разрыву матки;
- обильному кровотечению;
- образованию гематом в области малого таза;
- анафилаксии.
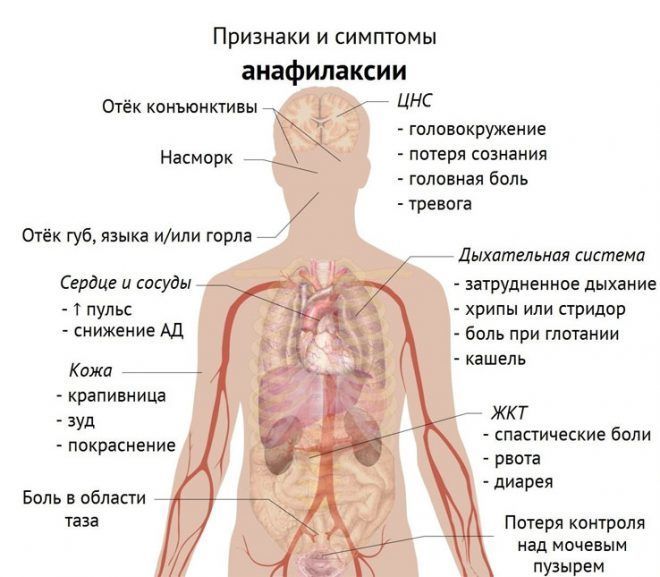
У ребенка:
- асфиксия с возможным летальным исходом;
- возникновение родовых травм;
- нарушение работы центральной нервной системы, в дальнейшем.
- Сахарный диабет у беременных. Макаров О.В, Ордынский Москва 2010г С.127.
- Неотложные состояния в акушерств. Сухих В.Н., Г.Т.Сухих, И.И.Баранов и др., Издательство: Гэотар-Медиа, 2011.
- Козлова В.И., Пухнер А.Ф. Вирусные, хламидийные и микоплазменные заболевания гениталий. Руководство для врачей. Санкт -Петербург 2000.-574 с.
- Раковская И.В., Вульфович Ю.В. Микоплазменные инфекции урогенитального тракта. – М.: Медицина, 1995.
- Неотложные состояния в акушерстве и гинекологии: диагностика и лечение. Пирлман М., Тинтиналли Дж. 2008 г. Издательство: Бином. Лаборатория знаний.
Более 8 лет занимаюсь администрирование сайта OGormone.ru. Надеюсь он будет полезным для каждого из вас.